上个月,美国最大的健康保险公司联合健康集团(UnitedHealth Group)为缓解处方药开支增长的问题,以128亿美元的价格收购Pharmacy Benefits Managemer Catamaran。而近年来在国外类似这种收购、合作案例还不少,而在国内却鲜少听说。那到底Catamaran运营的Pharmacy Benefits Managemer是一种怎样的模式呢?本篇将从定义、模式、趋势上进行梳理。
什么是Pharmacy Benefit Manager(PBM)?
Pharmacy Benefit Manager,一般直译为“药品福利管理”。PBM的概念最早出现在1970至1980年代,受药品保险体系的信息化需求和药品控费等影响而催生的一种药品管理新模式,其所属公司提供的是一种专业化的第三方服务。
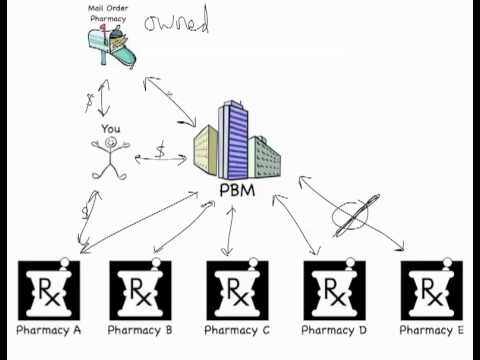
PBM的服务对象包括自我保险的大雇主(为其雇员、退休人员和会员提供处方药赔付)、政府机构(国家机关单位、国防部)、保险公司(在药店和雇主/保险方之间协调处方药报销的水平)、蓝十字/蓝盾计划和医疗保健计划(提供费用审核、理赔和支付、药品报销目录管理、临床路径管理、费用支付模式管理等支持),以及医疗服务提供方(提供网络安全管理和标准建设等服务),PBM就是介于他们之间的管理协调组织。
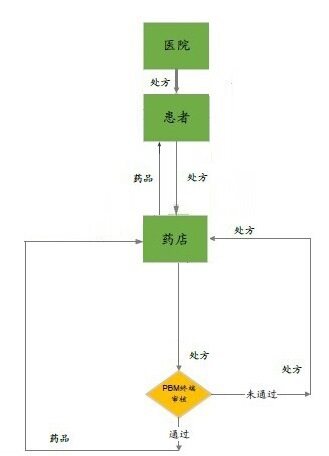
具体的协调流程包括:
医院内的医生诊断,并开具处方单;
患者持处方至药店购药;
药店上传处方单至PBM系统;
PBM自动检测处方是否有效并将处理后信息反馈给药店;
药店按处方为患者配药,通过零售及邮寄方式送达患者;
对系统预设中可受理赔付的处方药进行自动结算并开具发票;
付款方结算至PBM;
PBM处理与药店间的结算;
从上面流程可知,PBM虽不直接参与药品流通过程,但对药品使用的影响却十分大。药品的使用并不是由医师决定,而是由PBM和支付方共同决定药品能否列入报销目录及报销比例,再结合其他机构一起监督医师处方行为。
即从理论上来讲,PBM作为医疗服务全过程的监督者,主要职责包括:
协助制定药品福利计划;
处理药品赔付申请;
审查处方药以发现并防止药物的相互干扰作用;
制定鼓励使用低成本的通用药和品牌药的计划;
开展药品邮寄服务;
制定药品网上零售业务;
这些职责都是基于PBM在患者、医生各方之间沟通财务和卫生保健信息的基础上,从而发挥在药品福利管理上的作用越来越大。主要有以下几个方面的作用:
降低药品及服务费用,促进合理用药;
进行用药评价,促进合理用药;
实行全面健康管理,以提升医疗效率;
作为信息仓库,指导药品研发;
传播信息,引导患者开展疾病预防;
帮助医保机构审核医生处方单;
根据上述的运行机制,分析 PBM 的盈利模式如下:
向被代理的机构和制药企业收取管理费用和其他项目费用;
与药企结算价格和与保险公司结算价格之间的差价;
向药店收取交易手续费;
综合来说,PBM公司在药厂、药房、保险公司等几个终端之间的协调,利用其信息资源优势,利润可观。
如今利用信息工具及互联网的应用,PBM所能从事的业务会愈来愈多,因此整体产业趋势是向上的。主要有以下几个方向的趋势:
多样化的业务,其累积的医疗信息将会越来越多的运用到其他医疗产业,比如生物技术公司;
药物邮购的增长;
个人化医疗时代的来临,将促进相关系统的构建(比如管理基因资料的系统);
新市场的开发,比如:政府健康救助计划;
国内PBM的应用
伴随医保控费压力提升,国内PBM(药品福利管理)公司开始兴起。2014年以来,我国医保基金的收支平衡压力初步显现。面对医保控费带来的市场机遇,部分创新型公司已开始借鉴美国的历史经验,探索在国内发展PBM业务的可行路径。目前国内的代表公司有:海虹控股、万达信息、卫宁软件。然而中国是一个全民的社保体系,要想开展PBM业务还需打破两个壁垒:1.需要临床医学与信息化的高度结合;2.需要较强的政府公关能力。而在互联网的冲击下,医疗信息化企业、医药流通企业、保险公司将成为主要的参与方。
动脉网互联网医疗英文热词解析总顾问:赵新远 现任北京英泰科隆科技有限公司CEO,兼任HL7 China 技术指导委员会委员。
动脉网现在正在招募互联网医疗英文热词解析的志愿者,欢迎分享你的智慧,请关注动脉网微信公众号:VCBEAT,并与我们联系!